Ulcera della bocca
| Ulcera della bocca | |
|---|---|
 | |
| Specialità | Gastroenterologia; Medicina orale |
| Eziologia | Ulcerazione traumatica; Stomatite aftosa; Infezione; Indotta da farmaci; Neoplasia maligna; Malattia vescicolare; Allergia; SLS |
| Sede colpita | mucosa della cavità orale |
| Classificazione e risorse esterne (EN) | |
| ICD-9-CM | 528.9 |
| ICD-10 | K12 |
| MeSH | D019226 |
| MedlinePlus | 001448 |
| Sinonimi | |
| Ulcera orale, ulcera della mucosa | |
Un'ulcera della bocca, chiamata anche afta o vescicola salina, è un'ulcera che si forma sulla membrana mucosa della cavità orale.[1] Le ulcere della bocca sono molto comuni e si manifestano in associazione a molte malattie e attraverso meccanismi diversi, ma solitamente non hanno cause gravi. Raramente, un'ulcera della bocca che non guarisce può essere un segno di cancro orale. Queste ulcere possono formarsi singolarmente o possono comparire più ulcere contemporaneamente (cioè una “coltura” di ulcere). Una volta formata, un'ulcera può essere mantenuta dall'infiammazione e/o da un'infezione secondaria.
Le due cause più comuni di ulcerazione orale sono i traumi locali, ad esempio lo sfregamento contro un bordo tagliente di un'otturazione rotta o di un apparecchio ortodontico, il mordere le labbra, ecc., e la stomatite aftosa (“afta”), una condizione caratterizzata dalla formazione ricorrente di ulcere orali per ragioni in gran parte sconosciute. Le ulcere della bocca spesso causano dolore e fastidio e possono alterare le scelte alimentari della persona durante la guarigione, ad esempio evitando cibi e bevande acidi, zuccherati, salati o piccanti.
Definizione

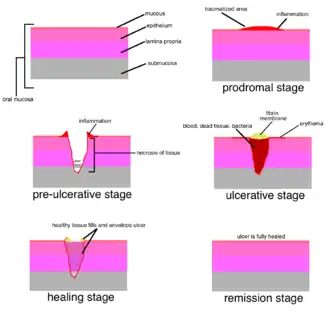
Un'ulcera (/ˈʌlsər/; dal latino ulcus, “ulcera, piaga”) è una lesione della cute o delle mucose con perdita di tessuto superficiale e disintegrazione e necrosi del tessuto epiteliale.[2] Un'ulcera mucosa è un'ulcera che si forma specificamente su una mucosa.
Un'ulcera è un difetto tissutale che ha penetrato il tessuto epiteliale, con la sua base a un livello profondo nella sottomucosa o addirittura all'interno del muscolo o del periostio.[3] Un'ulcera è una rottura più profonda dell'epitelio rispetto a un'erosione o a un'escoriazione e comporta un danno sia all'epitelio che alla lamina propria.[4]
Un'erosione è una rottura superficiale dell'epitelio, con danni minimi alla lamina propria sottostante.[4] Un'erosione mucosa è un'erosione che si verifica specificamente su una membrana mucosa. Si perdono solo le cellule epiteliali superficiali dell'epidermide o della mucosa e la lesione può raggiungere la profondità della membrana basale.[3] Le erosioni guariscono senza formazione di cicatrici.[3]
L'escoriazione è un termine talvolta usato per descrivere una rottura dell'epitelio più profonda di un'erosione ma meno profonda di un'ulcera. Questo tipo di lesione è tangenziale alla rete creste e presenta sanguinamento puntiforme (piccoli punti simili a capocchie di spillo), causato dall'esposizione di anse capillari.[3]
Cause
Le afte possono essere causate da fattori fisici (ad esempio mordere accidentalmente la guancia), da determinate condizioni mediche (come alcune carenze vitaminiche), da effetti collaterali di alcuni farmaci o dall'SLS.[5][6]
Fisiopatologia
La patogenesi esatta dipende dalla causa.
I meccanismi semplici che predispongono la bocca a traumi e ulcerazioni sono la xerostomia, ovvero la secchezza delle fauci, poiché la saliva lubrifica normalmente la mucosa e controlla i livelli batterici, e l'atrofia epiteliale, ovvero l'assottigliamento, ad esempio dopo una radioterapia, che rende il rivestimento più fragile e facilmente lesionabile.[7] La stomatite è un termine generico che indica un'infiammazione all'interno della bocca e spesso può essere associata a ulcerazioni.[8]
Dal punto di vista patologico, la bocca rappresenta una transizione tra il tratto gastrointestinale e la pelle, il che significa che molte patologie gastrointestinali e cutanee possono coinvolgere la bocca. Alcune patologie solitamente associate all'intero tratto gastrointestinale possono presentarsi solo nella bocca, ad esempio la granulomatosis/orale morbo di Crohn.[9]
Allo stesso modo, anche le patologie cutanee (della pelle) possono coinvolgere la bocca e talvolta solo la bocca, risparmiando la pelle. Le diverse condizioni ambientali (saliva, mucosa più sottile, traumi causati dai denti e dal cibo) fanno sì che alcune malattie cutanee che producono lesioni caratteristiche sulla pelle producano solo lesioni aspecifiche nella bocca.[10] Le vescicole e le bolle delle malattie mucocutanee con formazione di vesciche progrediscono rapidamente verso l'ulcerazione nella bocca, a causa dell'umidità e dei traumi causati dal cibo e dai denti. L'elevata carica batterica nella bocca fa sì che le ulcere possano essere soggette a infezioni secondarie. I farmaci citotossici somministrati durante la chemioterapia colpiscono cellule con un rapido ricambio, come le cellule maligne. Tuttavia, anche l'epitelio della bocca ha un alto tasso di ricambio e rende l'ulcerazione orale (mucosite)[11] un effetto collaterale comune della chemioterapia.
Le erosioni, che coinvolgono lo strato epiteliale, sono di colore rosso poiché la mucosa sottostante è visibile. Quando lo spessore dell'epitelio è completamente perforato (ulcerazione), la lesione si ricopre di un fibrinogeno essudato e assume un colore giallo-grigio. Poiché un'ulcera è una rottura del rivestimento normale, se osservata in sezione trasversale, la lesione appare come un cratere. Può essere presente un “alone”, ovvero un arrossamento della mucosa circostante causato dall'infiammazione. Può anche esserci edema (gonfiore) intorno all'ulcera. Traumi cronici possono produrre un'ulcera con margini cheratosici (mucosa bianca e ispessita).[4] Le lesioni maligne possono ulcerarsi sia perché il tumore infiltra la mucosa dai tessuti adiacenti, sia perché la lesione ha origine all'interno della mucosa stessa e la crescita disorganizzata porta a una rottura della normale architettura dei tessuti di rivestimento. Episodi ripetuti di ulcere della bocca possono essere indicativi di un'immunodeficienza, che segnala bassi livelli di immunoglobulina nelle mucose orali. Chemioterapia, HIV e mononucleosi sono tutte cause di immunodeficienza/immunosoppressione con cui le ulcere orali possono diventare una manifestazione comune. Anche l'autoimmunità è una causa di ulcerazione orale. Il pemfigoide cicatriziale, una reazione autoimmune alla membrana basale epiteliale, provoca desquamazione/ulcerazione della mucosa orale. Numerose ulcere aftose potrebbero essere indicative di una malattia autoimmune infiammatoria chiamata morbo di Behçet. Questa può successivamente comportare lesioni cutanee e uveite agli occhi. La carenza di vitamina C può portare allo scorbuto,[12] che compromette la guarigione delle ferite e può contribuire alla formazione di ulcere. Per una discussione dettagliata sulla fisiopatologia della stomatite aftosa, vedere cause della stomatite aftosa.
Diagnosi
La diagnosi delle afte consiste solitamente in un'anamnesi seguita da un esame orale e dall'esame di qualsiasi altra area interessata. Possono essere rilevanti i seguenti dettagli: la durata della lesione, la posizione, il numero di afte, le dimensioni, il colore e se sono dure al tatto, sanguinano o presentano bordi arricciati. Come regola generale, un'ulcera della bocca che non guarisce entro 2 o 3 settimane dovrebbe essere esaminata da un medico in grado di escludere il cancro orale, come ad esempio un dentista, un medico orale, un chirurgo orale o un chirurgo maxillo-facciale.[1][13] Se in precedenza si sono verificate ulcere che sono guarite, anche in questo caso il cancro è improbabile.
Un'ulcera che continua a formarsi nello stesso punto e poi guarisce può essere causata da una superficie tagliente nelle vicinanze, mentre le ulcere che guariscono e poi ricompaiono in punti diversi sono probabilmente afte recidivanti (RAS). Le ulcere maligne sono solitamente singole, mentre le ulcere multiple sono molto raramente un segno di cancro orale. La dimensione delle ulcere può essere utile per distinguere i tipi di RAS, così come la loro posizione: la RAS minore si verifica principalmente sulla mucosa non cheratinizzata, mentre la RAS maggiore può verificarsi in qualsiasi punto della bocca o dell'orofaringe. Indurimento, sanguinamento al contatto e margini arrotolati sono caratteristiche di un'ulcera maligna. Potrebbe esserci un fattore causale nelle vicinanze, ad esempio un dente rotto con un bordo affilato che traumatizza i tessuti. In caso contrario, si può chiedere alla persona se ha problemi altrove, ad esempio ulcerazioni delle mucose genitali, lesioni agli occhi[14] o problemi digestivi, ghiandole gonfie nel collo (linfoadenopatia) o un malessere generale.
La diagnosi si basa principalmente sull'anamnesi e sull'esame, ma possono essere necessari ulteriori accertamenti specifici: esami del sangue (carenza vitaminica, anemia, leucemia, virus di Epstein-Barr, infezione da HIV, diabete), tamponi microbiologici (infezione) o analisi delle urine (diabete). Può essere necessaria una biopsia: una piccola procedura che consiste nel prelevare un piccolo campione dell'ulcera per esaminarlo al microscopio, con o senza immunofluorescenza, per escludere un tumore, ma anche se si sospetta una malattia sistemica.[4] Le ulcere causate da traumi locali sono dolorose al tatto e infiammate. Di solito hanno un bordo irregolare con margini eritematosi e la base è gialla. Con il progredire della guarigione, può comparire un alone cheratosico (mucosa ispessita e bianca).[7]
Diagnosi differenziale
A causa di vari fattori, come la saliva, la relativa sottigliezza della mucosa orale, traumi causati dai denti, masticazione, ecc., le vescicole e le bolle che si formano sulle mucose della cavità orale tendono ad essere fragili e a rompersi rapidamente, lasciando ulcere.
La stomatite aftosa e i traumi locali sono cause molto comuni di ulcerazione orale; le molte altre possibili cause sono tutte rare in confronto.
Ulcerazione traumatica

La maggior parte delle ulcere della bocca non associate alla stomatite aftosa ricorrente sono causate da traumi locali. La mucosa che riveste la bocca è più sottile della pelle e facilmente danneggiabile da agenti meccanici, termici (caldo/freddo), chimici o elettrici, oppure dall'irradiazione.
Meccanica

Le cause più comuni delle ulcere orali includono lo sfregamento contro i bordi affilati dei denti, otturazioni, corone, denti falsi (protesi dentarie) o apparecchi ortodontici, oppure il morso accidentale causato dalla mancanza di consapevolezza degli stimoli dolorosi nella bocca, ad esempio, in seguito all'uso di anestesia locale durante un trattamento dentistico, di cui la persona si rende conto quando l'effetto dell'anestesia svanisce.
Mangiare cibi duri (ad esempio patatine fritte) può danneggiare il rivestimento della bocca. Alcune persone causano danni all'interno della bocca da sole, sia per distrazione che come forma di autolesionismo deliberato (ulcerazione artificiale). Esempi includono mordere la guancia, la lingua o le labbra, o sfregare un'unghia, una penna o uno stuzzicadenti all'interno della bocca. Lo strappo (e la conseguente ulcerazione) del frenulo labiale superiore può essere un segno di abuso sui minori (lesione non accidentale).[4]
L'ulcerazione iatrogena può verificarsi anche durante le cure dentistiche, dove sono comuni abrasioni accidentali dei tessuti molli della bocca. Alcuni dentisti applicano uno strato protettivo di vaselina sulle labbra prima di eseguire il lavoro dentale per ridurre al minimo questo fenomeno.
Il frenulo linguale è anche vulnerabile all'ulcerazione a causa del ripetuto sfregamento durante l'attività sessuale orale (“cunnilingio”).[15] Raramente, i neonati possono ulcerare la lingua o il labbro inferiore con i denti, una condizione denominata Morbo (o sindrome) di Riga-Fede.[16]
Lesioni termiche ed elettriche
Le ustioni termiche sono solitamente causate dall'introduzione in bocca di cibi o bevande caldi. Ciò può verificarsi in soggetti che mangiano o bevono prima che l'effetto dell'anestesia locale sia svanito. La normale sensazione di dolore è assente e può verificarsi un'ustione. I forni a microonde a volte producono cibi freddi all'esterno e molto caldi all'interno, il che ha portato ad un aumento della frequenza delle ustioni termiche intraorali. Le ustioni termiche da cibo si verificano solitamente sul palato o sulla mucosa buccale posteriore e si presentano come zone di eritema e ulcerazione con epitelio necrotico periferico. Le ustioni elettriche colpiscono più comunemente la commessura orale (angolo della bocca). Le lesioni sono solitamente inizialmente indolori, carbonizzate e gialle con scarso sanguinamento. Successivamente si sviluppa un gonfiore e, entro il quarto giorno dall'ustione, l'area diventa necrotica e l'epitelio si stacca.[15]
Le ustioni elettriche nella bocca sono solitamente causate dalla masticazione di cavi elettrici sotto tensione (un atto relativamente comune tra i bambini piccoli). La saliva funge da mezzo conduttore e un arco elettrico scorre tra la fonte elettrica e i tessuti, causando un calore estremo e la possibile distruzione dei tessuti.[15][17]
Lesioni chimiche
Le sostanze chimiche caustiche possono causare ulcerazioni della mucosa orale se sono sufficientemente concentrate e rimangono a contatto per un periodo di tempo prolungato. Il trattenere i farmaci in bocca invece di ingerirli si verifica soprattutto nei bambini, nei pazienti psichiatrici o semplicemente per mancanza di comprensione. È comune tenere una compressa di aspirina vicino a un dente dolorante nel tentativo di alleviare la pulpite (mal di denti), ma ciò provoca la necrosi epiteliale. Le compresse masticabili di aspirina devono essere ingerite e i residui devono essere rapidamente eliminati dalla bocca.
Altri farmaci caustici includono l'eugenolo e la clorpromazina. Anche il perossido di idrogeno, utilizzato per il trattamento delle malattie gengivali, è in grado di causare necrosi epiteliale a concentrazioni comprese tra l'1 e il 3%. Il nitrato d'argento, talvolta utilizzato per alleviare il dolore causato dalle ulcere aftose, agisce come un cauterizzante chimico e distrugge le terminazioni nervose, ma aumenta il danno alla mucosa. Il fenolo è utilizzato durante i trattamenti dentali come agente sterilizzante delle cavità e materiale cauterizzante ed è presente anche in alcuni farmaci da banco destinati al trattamento delle ulcere aftose. È stata segnalata necrosi della mucosa a concentrazioni dello 0,5%. Anche altri materiali utilizzati in endodonzia sono caustici, motivo per cui oggi se ne raccomanda l'uso di una diga di gomma.[15]
Irradiazione
A seguito della radioterapia alla bocca, può svilupparsi una stomatite indotta da radiazioni, che può essere associata a erosioni e ulcerazioni della mucosa. Se vengono irradiate le ghiandole salivari, può verificarsi anche xerostomia (secchezza delle fauci), che rende la mucosa orale più vulnerabile ai danni da attrito a causa della perdita della funzione lubrificante della saliva, e atrofia (assottigliamento) della mucosa, che aumenta il rischio di lesioni dell'epitelio. Le radiazioni alle ossa mascellari causano danni agli osteociti e compromettono l'afflusso di sangue. I tessuti duri colpiti diventano ipovascolari (riduzione del numero di vasi sanguigni), ipocellulari (riduzione del numero di cellule) e ipossici (bassi livelli di ossigeno). L'osteoradionecrosi[18] è il termine che indica quando un'area di osso irradiato non guarisce da questo danno. Questo si verifica solitamente nella mandibola e provoca dolore cronico e ulcerazione superficiale, che a volte porta all'esposizione dell'osso non guarito attraverso un difetto dei tessuti molli. La prevenzione dell'osteoradionecrosi è uno dei motivi per cui tutti i denti con prognosi incerta vengono rimossi prima dell'inizio di un ciclo di radioterapia.[15]
Stomatite aftosa
La stomatite aftosa (nota anche come stomatite aftosa ricorrente, RAS, e comunemente chiamata “afta”) è una causa molto comune di ulcerazione orale. Il 10-25% della popolazione generale soffre di questa condizione non contagiosa. Esistono tre tipi di stomatite aftosa in base al loro aspetto: minore, maggiore e maggiore erpetiforme. L'ulcerazione aftosa minore è il tipo più comune e si presenta con 1-6 piccole ulcere (diametro 2-4 mm), rotonde/ovali, di colore giallo-grigio e con un “alone” eritematoso (rosso). Queste ulcere guariscono senza lasciare cicatrici permanenti in circa 7-10 giorni. Le ulcere si ripresentano a intervalli di circa 1-4 mesi. L'ulcerazione aftosa maggiore è meno comune del tipo minore, ma produce lesioni e sintomi più gravi. L'ulcerazione aftosa maggiore si presenta con ulcere più grandi (diametro > 1 cm) che richiedono molto più tempo per guarire (10-40 giorni) e possono lasciare cicatrici. I sottotipi minore e maggiore della stomatite aftosa producono solitamente lesioni sulla mucosa orale non cheratinizzata, cioè all'interno delle guance, sulle labbra, sotto la lingua e sul pavimento della bocca, ma meno comunemente le ulcere aftose maggiori possono comparire in altre parti della bocca sulle superfici mucose cheratinizzate. Il tipo meno comune è l'ulcerazione erpetiforme, così chiamata perché la condizione assomiglia alla gengivostomatite erpetica primaria.[19] Le ulcere erpetiformi iniziano come piccole vescicole che si rompono, formando ulcere di 2-3 mm. Le ulcere erpetiformi compaiono in “gruppi”, a volte centinaia, che possono fondersi formando aree ulcerate più estese. Questo sottotipo può causare dolore estremo, guarisce con cicatrici e può ripresentarsi frequentemente.
La causa esatta della stomatite aftosa è sconosciuta, ma in alcune persone potrebbe esserci una predisposizione genetica. Altre possibili cause includono carenza ematica (folato, vitamina B, ferro), smettere di fumare, stress, mestruazioni, traumi, allergie alimentari o ipersensibilità al sodio lauril solfato (presente in molte marche di dentifricio). La stomatite aftosa non presenta segni o sintomi clinicamente rilevabili al di fuori della bocca, ma le ulcerazioni ricorrenti possono causare molto fastidio alle persone colpite. Il trattamento mira a ridurre il dolore e il gonfiore e ad accelerare la guarigione e può comprendere steroidi sistemici o topici, analgesici (antidolorifici), antisettici, antinfiammatori o paste protettive per proteggere le aree irritate.[4]
Infezione
| Agente | Esempi |
|---|---|
| Virus | varicella, malattia mano-piede-bocca, herpangina, stomatite erpetica, virus dell'immunodeficienza umana, mononucleosi infettiva |
| Batteri | gengivite ulcerosa necrotizzante acuta,[20] stomatite gangrenosa, sifilide, tuberculosi |
| Fungino | blastomicosi, criptococcosi, istoplasmosi, paracoccidioidomicosi |
| Parassiti | leishmaniosi umana |
Molte infezioni possono causare ulcerazioni orali (vedi tabella). Le più comuni sono il virus dell'herpes simplex (herpes labiale, gengivostomatite erpetica primaria),[21] il virus della varicella zoster (varicella, herpes zoster) e il virus Coxsackie A (malattia mano-piede-bocca). Il virus dell'immunodeficienza umana (HIV) crea immunodeficienze che consentono la proliferazione di infezioni opportunistiche o neoplasie. I processi batterici che portano all'ulcerazione possono essere causati da Mycobacterium tuberculosis (tubercolosi) e Treponema pallidum (sifilide).
L'attività opportunistica di combinazioni di flora batterica altrimenti normale, come streptococchi aerobici, Neisseria, Actinomyces, spirocheti e specie Bacteroides, può prolungare il processo ulcerativo. Le cause fungine includono Coccidioides immitis (febbre della Valle di San Joaquin), Cryptococcus neoformans (criptococcosi) e Blastomyces dermatitidis (“Blastomicosi nordamericana”).[12] L'Entamoeba histolytica, un parassita protozoo, è talvolta noto per causare ulcere della bocca attraverso la formazione di cisti. L'ulcera mucocutanea positiva al virus di Epstein-Barr è una forma rara delle malattie linfoproliferative associate al virus di Epstein-Barr in cui le cellule B infiltranti infettate dal virus di Epstein-Barr (EBV) causano ulcere solitarie e ben circoscritte nelle membrane mucose e nella pelle.[22]
Causata da farmaci
Molti farmaci possono causare ulcere alla bocca come effetto collaterale. Esempi comuni sono l'alendronato[23] (un bifosfonato, comunemente prescritto per l'osteoporosi), la chemioterapia (ad esempio il metotrexato), i farmaci antinfiammatori non steroidei, il nicorandil[24] (che può essere prescritto per l'angina) e il propiltiouracile (ad esempio usato per l'ipertiroidismo). Alcune droghe ricreative possono causare ulcerazioni, ad esempio la cocaina.[25]
Degenerazione maligna

Raramente un'ulcera persistente che non guarisce può essere una lesione cancerosa. Le neoplasie maligne nella bocca sono solitamente carcinomi, ma possono anche essere linfomi, sarcomi e altri tipi di tumori. Il tumore può insorgere nella bocca o crescere fino a coinvolgerla, ad esempio dal seno mascellare, dalle ghiandole salivari, dalla cavità nasale o dalla cute periorale. Il tipo più comune di cancro orale è il carcinoma a cellule squamose. I principali fattori di rischio sono il fumo e il consumo di alcol a lungo termine (soprattutto se combinati) e l'uso di betel.
Le sedi più comuni del cancro orale sono il labbro inferiore, il pavimento della bocca, i lati e la parte inferiore della lingua e la cresta alveolare mandibolare, ma è possibile avere un tumore in qualsiasi parte della bocca. L'aspetto varia notevolmente, ma un'ulcera maligna tipica sarebbe una lesione persistente e in espansione, totalmente rossa (eritroplasia) o macchiata di rosso e bianco (eritroleucoplachia). Le lesioni maligne sono inoltre tipicamente (indurite) e attaccate alle strutture adiacenti, con margini “arricciati” o un aspetto perforato e sanguinano facilmente se manipolate delicatamente.[26] Se qualcuno presenta un'ulcera orale inspiegabile che persiste per più di 3 settimane, può essere necessario rivolgersi al medico di base o al dentista per escludere un tumore orale.[27]
Malattie vescicolobollose
Alcune delle infezioni virali sopra menzionate sono classificate anche come malattie vescicolobollose. Altri esempi di malattie vescicolobollose comprendono il pemfigo volgare, il pemfigoide cicatriziale, il pemfigoide bolloso, la dermatite erpetiforme, la malattia da IgA lineare[28][29] e l'epidermolisi bollosa.[30]
Allergie
Raramente possono manifestarsi reazioni allergiche alla bocca e alle labbra sotto forma di erosioni; tuttavia, tali reazioni non producono solitamente ulcerazioni evidenti. Un esempio di allergene comune è il Balsamo del Perù. Se le persone allergiche a questa sostanza vengono a contatto con essa per via orale, possono manifestare stomatite e cheilite (infiammazione, eruzione cutanea o erosione dolorosa delle labbra, della mucosa orofaringea o degli angoli della bocca).[31][32][33][34] Il balsamo del Perù è utilizzato in alimenti e bevande come aromatizzante, in profumi e articoli da toeletta come profumo e in medicina e prodotti farmaceutici per le sue proprietà curative.[31][32][33]
Altre cause
Una vasta gamma di altre malattie può causare ulcere della bocca. Le cause ematologiche comprendono anemia, carenze ematiche, neutropenia, sindrome da ipereosinofilia, leucemia, sindromi mielodisplastiche, altre dislassie dei globuli bianchi e gammopatie. Le cause gastrointestinali includono la celiachia, il morbo di Crohn (granulomatosi orofacciale) e la colite ulcerosa. Le cause dermatologiche includono la stomatite ulcerosa cronica, l'eritema multiforme (sindrome di Stevens-Johnson), l'angina bullosa emorragica e il lichen planus. Altri esempi di malattie sistemiche in grado di causare ulcere della bocca includono il lupus eritematoso, la sindrome di Sweet, l'artrite reattiva, la sindrome di Behçet, la granulomatosi con poliangite, la periartrite nodosa, l'arterite a cellule giganti, il diabete, il glucagonoma, la sarcoidosi e la febbre periodica, stomatite aftosa, faringite e adenite.[4]
Le condizioni ulcera eosinofila e il carcinoma della bocca possono presentarsi come ulcerazioni orali.
La macroglossia, una lingua di dimensioni anomale, può essere associata a ulcerazione se la lingua sporge costantemente dalla bocca.[15] La calibro arterioso persistente descrive un'anomalia vascolare comune in cui un ramo arterioso principale si estende nei tessuti sottomucosi superficiali senza una riduzione del diametro. Si verifica comunemente negli anziani sul labbro e può essere associata a ulcerazione.[15]
Trattamento
Il trattamento dipende dalla causa, ma è anche sintomatico se la causa sottostante è sconosciuta o non risolvibile. La maggior parte delle ulcere guarisce completamente senza alcun intervento. Il trattamento può variare da:
- Levigare o rimuovere una causa locale di trauma
- Trattare la secchezza delle fauci
- Sostituire un farmaco problematico o passare a un dentifricio senza SLS[6]
- Mantenere una buona igiene orale e utilizzare un collutorio o uno spray antisettico (ad es. clorexidina), che può prevenire infezioni secondarie e quindi accelerare la guarigione
- Un analgesico topico (ad es. collutorio alla benzidamina) per ridurre il dolore
- Si possono usare steroidi topici (gel, creme o inalatori) o sistemici per ridurre l'infiammazione
- Si può usare un farmaco antimicotico per prevenire lo sviluppo della candidosi orale in chi usa steroidi per periodi prolungati[4]
- Le persone con ulcere alla bocca dovrebbero evitare cibi piccanti o caldi, che possono aumentare il dolore[1]
- Le ulcere autoinflitte possono essere difficili da gestire e in alcuni casi può essere necessario ricorrere a un aiuto psichiatrico[7]
- Per le ulcere ricorrenti, la vitamina B12 si è dimostrata efficace[35]
Epidemiologia
Le ulcere orali sono un motivo comune per cui le persone ricorrono al medico o al dentista.[7] Una lesione della mucosa orale colpisce probabilmente la maggior parte delle persone in diversi momenti della vita. Per una discussione sull'epidemiologia della stomatite aftosa, consultare l'epidemiologia della stomatite aftosa.
Note
- ^ a b c (EN) L.J. Vorvick e D. Zieve, Mouth ulcers on MedlinePlus, su nlm.nih.gov, A.D.A.M., Inc. URL consultato il 27 dicembre 2012.
- ^ (EN) Ulcer on Merriam-Webster medical dictionary, su merriam-webster.com, Merriam-Webster, Inc. URL consultato il 27 dicembre 2012.
- ^ a b c d (EN) Manfred Strassburg, Gerdt Knolle; translated by Hannelore Taschini Loevy, Diseases of the Oral Mucosa : A Colour Atlas., 2ª ed., Chicago, Quintessence Pub. Co., 1993, p. 32, ISBN 978-0-86715-210-4.
- ^ a b c d e f g h i (EN) Crispian Scully, Chapter 14: Soreness and ulcers, in Oral and maxillofacial medicine : the basis of diagnosis and treatment, 2ª ed., Edimburgo, Churchill Livingstone, 2008, pp. 131–39, ISBN 978-0-443-06818-8.
- ^ (EN) Mouth ulcers, su nhs.uk, 18 ottobre 2017. URL consultato il 5 luglio 2025.
- ^ a b (EN) Teddy Amenabar, Got canker sores? Try switching your toothpaste., in The Washington Post, 9 ottobre 2024. URL consultato l'11 aprile 2025.
- ^ a b c d (EN) Anne Field, Lesley Longman in collaboration with William R. Tyldesley, Tyldesley's Oral medicine, 5ª ed., Oxford, Oxford University Press, 2003, pp. 7–8, 25, 35, 41, 43–44, 51–56, ISBN 978-0-19-263147-3.
- ^ (EN) R.A. Cawson, E.W. Odell e S. Porter, Cawson's essentials of oral pathology and oral medicine., 7ª ed., Edimburgo, Churchill Livingstone, 2002, pp. 178–91, ISBN 978-0-443-07106-5.
- ^ (EN) Shomron Ben-Horin, A.P. Zbar, S. Ben-Horin, M. Beer-Gabel e R. Eliakim, Oral Crohn's disease: is it a separable disease from orofacial granulomatosis? A review, in Journal of Crohn's & Colitis, vol. 6, 2ª ed., marzo 2012, pp. 135–42, DOI:10.1016/j.crohns.2011.07.001, PMID 22325167.
- ^ (EN) Martin S. Greenberg, Michael Glick, Burket's oral medicine diagnosis & treatment, 10ª ed., Hamilton, Ont., BC Decker, 2003, pp. 50–79, ISBN 978-1-55009-186-1.
- ^ Giuseppe Caldarelli, Come gestire la mucosite nei pazienti portatori di patologie neoplastiche, su Nurse24.it, 6 gennaio 2017. URL consultato il 17 giugno 2025.
- ^ a b (EN) J. Phillip Sapp, Lewis Roy Eversole e George W. Wysocki, Contemporary Oral and Maxillofacial Pathology, Mosby, 2004, ISBN 978-0-323-01723-7.
- ^ (EN) C. Scully e R. Shotts, ABC of oral health. Mouth ulcers and other causes of orofacial soreness and pain, in BMJ (Clinical Research Ed.), vol. 321, 7254ª ed., 15 luglio 2000, pp. 162–65, DOI:10.1136/bmj.321.7254.162, PMID 10894697.
- ^ (EN) M.T. Keogan, Clinical Immunology Review Series: an approach to the patient with recurrent orogenital ulceration, including Behçet's syndrome, in Clinical and Experimental Immunology, vol. 156, 1ª ed., aprile 2009, pp. 1–11, DOI:10.1111/j.1365-2249.2008.03857.x, PMID 19210521.
- ^ a b c d e f g (EN) B.W. Neville, D.D. Damm, C.M. Allen e J.E. Bouquot, Oral & maxillofacial pathology, 2ª ed., Philadelphia, W.B. Saunders, 2002, pp. 253–84, ISBN 978-0-7216-9003-2.
- ^ (EN) J Li, YY Zhang, NN Wang, R Bhandari e QQ Liu, Riga-Fede disease in a child., in Clinical and Experimental Dermatology, vol. 41, 3ª ed., aprile 2016, pp. 285–86, DOI:10.1111/ced.12728, PMID 26307375.
- ^ (EN) M.H. Toon, D.M. Maybauer, L.L. Arceneaux, J.F. Fraser, W. Meyer, A. Runge e M.O. Maybauer, Children with burn injuries-assessment of trauma, neglect, violence and abuse, in Journal of Injury and Violence Research, vol. 3, 2ª ed., 2011, pp. 98–110, DOI:10.5249/jivr.v3i2.91, PMID 21498973.
- ^ Osteoradionecrosi della mascella, su eoc. URL consultato il 23 giugno 2025.
- ^ Stomatite erpetica: come si prende, sintomi, trattamento, su www.my-personaltrainer.it. URL consultato il 23 giugno 2025.
- ^ Gengivite ulcero-necrotica acuta (GUNA) - Disturbi del cavo orale e dentali, su Manuale MSD, versione per i pazienti. URL consultato il 23 giugno 2025.
- ^ (EN) Herpetic Gingivostomatitis - an overview | ScienceDirect Topics, su www.sciencedirect.com. URL consultato il 23 giugno 2025.
- ^ (EN) Rezk SA, Zhao X e Weiss LM, Epstein-Barr virus (EBV)-associated lymphoid proliferations, a 2018 update, in Human Pathology, vol. 79, settembre 2018, pp. 18–41, DOI:10.1016/j.humpath.2018.05.020, PMID 29885408.
- ^ (EN) M. Kharazmi, K. Sjöqvist e G. Warfvinge, Oral ulcers, a little known adverse effect of alendronate: review of the literature, in Journal of Oral and Maxillofacial Surgery, vol. 70, aprile 2012, pp. 830–36, DOI:10.1016/j.joms.2011.03.046, PMID 21816532, 4.
- ^ (EN) C.M. Healy, Y. Smyth e S.R. Flint, Persistent nicorandil induced oral ulceration, in Heart, vol. 90, luglio 2004, p. e38, DOI:10.1136/hrt.2003.031831, PMID 15201264, 7.
- ^ (EN) M. Fazzi, P. Vescovi, A. Savi, M. Manfredi e M. Peracchia, [The effects of drugs on the oral cavity], in Minerva Stomatologica, vol. 48, ottobre 1999, pp. 485–92, PMID 10726452, 10.
- ^ (EN) James R. Hupp, Myron R. Tucker e Edward Ellis, Contemporary oral and maxillofacial surgery, 5ª ed., St. Louis, Mo., Mosby Elsevier, 2008, p. 433, ISBN 978-0-323-04903-0.
- ^ (EN) BNF and BNFc are only available in the UK, su NICE. URL consultato l'11 dicembre 2018.
- ^ Invalidità malattie dermatologiche., su Uniciv, 13 febbraio 2023. URL consultato il 21 giugno 2025.
- ^ Malattia lineare da IgA, su Goccles, 26 ottobre 2020. URL consultato il 21 giugno 2025.
- ^ (EN) J.A. Regezi, J.J. Sciubba e R.K. Jordan, Oral pathology : clinical pathologic correlations, 6ª ed., St. Louis, Mo., Elsevier/Saunders, 2011, ISBN 978-14-557-0262-6.
- ^ a b (EN) Balsam of Peru contact allergy, su dermnetnz.org, 28 dicembre 2013. URL consultato il 5 marzo 2014.
- ^ a b (EN) Gottfried Schmalz e Dorthe Arenholt Bindslev, Biocompatibility of Dental Materials, Springer, 2008, ISBN 9783540777823. URL consultato il 5 marzo 2014.
- ^ a b (EN) Thomas P. Habif, Clinical Dermatology, Elsevier Health Sciences, 2009, ISBN 978-0323080378. URL consultato il 6 marzo 2014.
- ^ (EN) Edward T. Bope e Rick D. Kellerman, Conn's Current Therapy 2014: Expert Consult, Elsevier Health Sciences, 2013, ISBN 978-03-232-2572-4. URL consultato il 6 marzo 2014.
- ^ (EN) I. Volkov, I. Rudoy, T. Freud, G. Sardal, S. Naimer, R. Peleg e Y. Press, Effectiveness of Vitamin B12 in Treating Recurrent Aphthous Stomatitis: A Randomized, Double-Blind, Placebo-Controlled Trial, in The Journal of the American Board of Family Medicine, vol. 22, 1ª ed., 2009, pp. 9–16, DOI:10.3122/jabfm.2009.01.080113, PMID 19124628.
Altri progetti
 Wikizionario contiene il lemma di dizionario «Ulcera della bocca»
Wikizionario contiene il lemma di dizionario «Ulcera della bocca» Wikimedia Commons contiene immagini o altri file sull'Ulcera della bocca
Wikimedia Commons contiene immagini o altri file sull'Ulcera della bocca
Collegamenti esterni
- Ulcera - Enciclopedia, su Treccani. URL consultato il 21 giugno 2025.
- Ulcere in bocca: cosa sono? Cause, sintomi e cura, su www.my-personaltrainer.it. URL consultato il 21 giugno 2025.
- Afte (ulcere della bocca): quali sono le cause e come curarle | GUM®, su www.sunstargum.com. URL consultato il 21 giugno 2025.
- Afte e infiammazione del cavo orale - Disturbi del cavo orale e dentali, su Manuale MSD, versione per i pazienti. URL consultato il 21 giugno 2025.
- Afte in bocca e sulla lingua: cause e rimedi, su www.grupposandonato.it. URL consultato il 21 giugno 2025.
- Ulcera della bocca | Trattamento, cause e sintomi dell'ulcera della bocca, su www.apollohospitals.com. URL consultato il 21 giugno 2025.
- Stomatite aftosa ricorrente - Disturbi del cavo orale e dentali, su Manuale MSD, versione per i pazienti. URL consultato il 21 giugno 2025.
- Afte in bocca, rimedi efficaci. Ecco come curare le afte, su Wedental Care, 10 agosto 2022. URL consultato il 21 giugno 2025.
- Ospedale Pediatrico Bambino Gesù, Stomatiti del bambino, su ospedalebambingesu.it. URL consultato il 21 giugno 2025.